吴田田医生的科普号
- 精选 网上挂号小贴士
第一步,微信搜“”北京大学国际医院”公众号,然后关注 第二步,进入公众号,选择就医服务 第三步,选择预约挂号 第四步,选外科系统中的肝胆外科 第五步,选吴田田医生,再选具体的日期和时段
 吴田田 副主任医师 医生集团-北京 线上诊疗科1048人已读
吴田田 副主任医师 医生集团-北京 线上诊疗科1048人已读 - 精选 转化治疗,晚期胆囊癌患者的希望
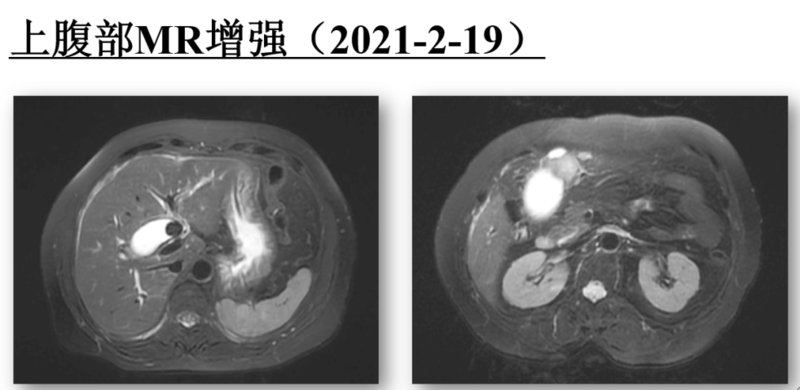
2021年11月,肝胆外科副主任医师吴田田、主治医师蒲昌盛、医师吴宪佳成功为一位晚期无法根治性切除的胆囊癌患者(IVb期)实施了手术转化治疗。所谓“手术转化”是近几年实体瘤外科治疗领域的新理念,即将初始“不可切除”的肿瘤,实施靶向药治疗、系统化疗、局部放疗、免疫治疗等综合治疗策略,使之转变为“可切除”的肿瘤。在原发性肝癌、胰腺癌等癌种的治疗上,已经出现手术转化的成功病例,但在胆囊癌中,成功的手术转化病例极为罕见。与“癌王”胰腺癌比较,胆囊癌毫不逊色,往往在确诊时就发生肝脏、胃十二指肠的浸润生长,或远隔淋巴结的转移,预后很差,五年生存率小于5%,晚期患者的预期生存仅仅3-6个月。此例患者是老年女性,主因“胆囊结石伴胆囊炎”入院,有接近30年的胆囊结石病史,由于没有明显的疼痛症状,一直未予特殊治疗。今年2月,患者因右上腹不适来我院,吴田田副主任医师仔细询问病史,建议患者行增强核磁共振及肿瘤标志物检查,核磁共振结果提示:胆囊多发结石,部分坎顿胆囊管,肝脏近胆囊床区异常信号,怀疑脓肿,胆囊底部壁欠规则。肿瘤标志物显著升高:CA199>1000U/ml。虽然胆囊结石伴胆囊炎常常合并周围肝脏脓肿形成,但患者感染症状不明显,结合肿瘤标志物检查结果,应该考虑到肿瘤的可能性。进一步行PET-CT、局部穿刺活检。PET-CT结果提示胆囊癌,合并肝内转移、肝包膜周围、脾包膜、肝门区、双侧肋膈角区、腹盆腔腹膜内、腹膜折返处多发转移,穿刺标本病理检查证实为胆囊低分化腺癌。至此,患者诊断明确:晚期胆囊癌(分期为IVb期),无法进行根治性手术切除。依据中国肿瘤临床学会(CSCO)指南,IVb期胆囊癌可以选择的治疗包括全身化疗、靶向药物治疗、免疫治疗、局部放疗等。吴田田、蒲昌盛及吴宪佳医生反复与家属沟通,家属表示愿意积极治疗,但需要向患者隐瞒病情,同时拒绝化疗及局部放疗。那接下来究竟选择何种靶向药物,要不要联合免疫治疗,成为关键的问题。穿刺病理标本进行基因检测及PDL1检测,依据结果,吴田田医生最终与患者家属共同决定实施多靶点靶向药物(仑伐替尼)联合免疫治疗(卡瑞利珠单抗)。从2021年3月开始,每2-3个月进行随访检查,包括增强核磁共振,肿瘤标志物,甚至PET-CT。结果显示,患者病情出现缓解。这是非常令人鼓舞的结果,但新的困难出现了,患者的CA19-9水平从8月开始进入平台期,波动在300U/ml水平,这是否提示现有治疗方案疗效到达瓶颈?吴田田医生带领手术小组再次进行肿瘤可切除性评估。目前患者肿瘤已经降期至IIIb期,可以实施根治性切除。但在药物治疗取得显著临床疗效后决定进行根治性切除,对家属而言是艰难的选择。考虑到肿瘤一旦出现耐药反弹,很难控制,最终家属决定手术。吴田田和吴宪佳医生为患者手术中IIIb期胆囊癌的根治性切除范围包括:胆囊联合肝脏S4b段、S5段的整块切除及淋巴结清扫。为准确确定、标记肝脏S4b段、S5段切除边界,术前进行肝脏影像检查的三维重建,模拟手术切除范围,并计算、确定剩余肝脏体积能否满足正常生理所需。2021年11月,吴田田副主任医师主诊手术组实施了胆囊癌根治性切除,术中应用超声引导门静脉穿刺染色及荧光导航技术确定切除范围及平面,切除标本的形态与术前三维重建吻合。术中见胆囊颈部嵌顿直径1cm左右结石,结石对胆道系统的压迫及刺激可能是术前CA19-9徘徊不降的原因之一,同时也是重要的致癌因素。术后10天,CA19-9降至正常范围(11.6U/ml)。术后病理提示:胆囊局部、腹腔转移结节癌组织坏死,肿瘤完全退缩。至此,患者进入无瘤生存状态。为巩固疗效,术后4周继续靶向药物联合免疫药物治疗。术后8个月,CA19-9水平维持正常范围,复查腹部增强核磁共振及PET-CT,未见肿瘤复发及转移。患者本人及家属对治疗效果非常满意。近期,靶向药物治疗及免疫治疗在实体瘤治疗中异军突起,迅速发展,临床研究数据显示,其与传统化疗、放疗、介入等治疗的序贯联合应用,取得显著疗效。晚期实体肿瘤从不能切除到可切除的转化,更是这一背景下的新理念。晚期胆囊癌的成功手术转化治疗,不仅延长患者生存期、改善生存质量,更有望实现无瘤生存状态,这对患者,无疑是福音。手术相关资料见PDF文件。至2022年7月,患者术后近9个月,随访未见肿瘤复发征象。
 吴田田 副主任医师 医生集团-北京 线上诊疗科557人已读
吴田田 副主任医师 医生集团-北京 线上诊疗科557人已读 - 案例 腹腔镜肝左外叶切除
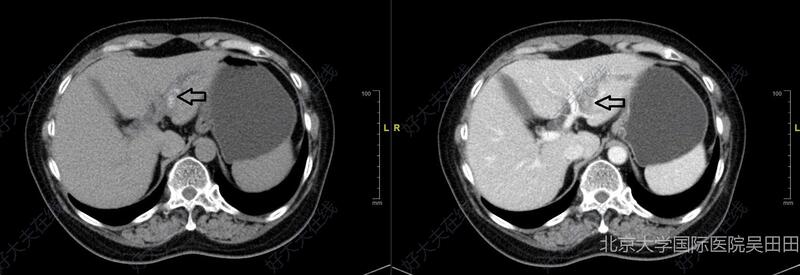
治疗前 1、患者女性,因左肝肝内胆管结石来门诊就诊,并以左肝肝内胆管结石收入院。2、我院增强CT及MRCP检查提示左肝内胆管结石,主要集中于B2(实心箭头)及B3(空心箭头)胆管分支。3、患者肝功能分级Child-Pugh A(5),ICG R15为8%。无手术禁忌。4、手术方案:腹腔镜肝左外叶切除联合经B3胆管胆道镜探查取石术。 治疗中 1、手术方案:腹腔镜下肝左外叶切除,术中经B3胆管行胆道镜探查取石。2、主刀医师:吴田田;术中失血100ml,肝门阻断2次,共34分钟。3、术中再门静脉矢状部左侧,沿左肝裂间静脉走行离断肝实质,结扎裂间静脉小分支,显露B3胆管,切开后见大量黑色结石,以无创钳取出部分结石,经B3切口置入电子胆道镜探查,见B2分支结石,以取石网篮取净结石。右肝管及分支,肝总管内未见结石。4、继续向头侧离断肝实质,分离显露左肝静脉主干,离断结扎。显露B2胆管及门静脉分支。5、切割闭合器切断B3胆管及门静脉分支,完全离断肝实质。6、3-0可吸收线缝合关闭B3胆管断端,取物袋取出肝左外叶。7、术后患者拔除气管插管,安返病房。8、术后病理提示:肝内胆管多发结石,肝细胞肿胀变性、局灶肝细胞坏死及肝细胞轻度脂肪变性,肝细胞内胆汁淤积,肝血窦扩张、淤血,汇管区纤维组织增生,较多慢性炎细胞散在浸润。 治疗后 治疗后3天 1、术后第一天患者进食清流食,第二天进食流质饮食,第三天进食半流质饮食。2、术后予抗感染及保肝药物治疗,患者转氨酶最高升至100左右。3、术后3天患者复查腹部CT未见结石残留,肝脏断面附近少量渗液。4、拔除腹腔引流管后患者顺利出院。
 吴田田 副主任医师 医生集团-北京 线上诊疗科580人已读
吴田田 副主任医师 医生集团-北京 线上诊疗科580人已读 - 案例 腹腔镜下脾切除术
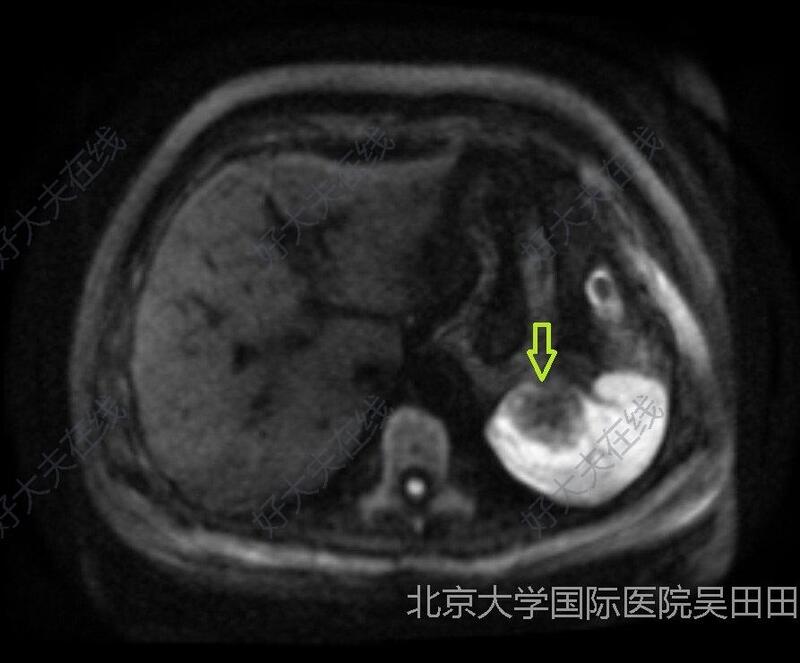
治疗前患者女性,51岁,因体检发现脾脏占位1周入院。患者入院1周前社区体检时发现脾脏占位,无腹部不适等症状。为进一步诊治来我院。入院后行上腹部增强核磁共振检查,见脾脏类圆形等T1稍短T2信号影,同反相位信号未见减低,大小约3.5×3.4cm,增强扫描可见渐进性强化,延迟期可见不均匀强化(绿色空心箭头),增强CT检查见:脾脏可见类圆形稍低密度影,平扫CT值约37HU、大小约4.6×3.3cm,内部密度均匀、边缘欠清晰;增强后动脉期轻度强化,CT值约41HU,门脉期渐进性强化,CT值约53HU,边缘清晰(桔色空心箭头)。结合影像学检查考虑脾脏实性占位。与患者沟通后,决定行腹腔镜脾脏脾脏切除术,依据术后病理最终明确诊断并后续治疗。治疗中1、主刀医师:吴田田2、手术时间3小时3、出血200ml,未输血4、术中见腹腔粘连,分离粘连网膜,逐步显露脾脏下极,离断脾肾韧带、脾结肠韧带、及部分脾膈韧带,逐步显露脾脏全貌,离断脾胃韧带。直线切割闭合器切断脾蒂。移除脾脏,脾窝放置腹腔引流管。5、切除脾脏见内部实性占位,伴出血坏死6、术后病理检查:(脾脏)肿物切除标本:脾脏结构部分区域完全破坏,代之大量血管增生,局灶可见血管炎、血栓形成、机化及管腔闭塞,陈旧性出血,间质纤维组织增生伴玻璃样变,符合脾脏硬化性血管瘤样结节性转化,结节大小约4.533cm;结节临近脾被膜;余红、白髓及脾小体结构存在,脾血窦扩张、淤血;血管断端未见肿瘤;淋巴结未见肿瘤(0/2)。@免疫组化结果:CK(-),CD31(血管+),CD34(血管+),KI-67(热点区约5%+),P53(野生型),ERG(+),CD21(-),IgG4(+),IgG(+),CD38(少数+),CD138(+)。7、术后血小板逐步升高,予口服阿司匹林治疗,脾静脉残端未见血栓形成。治疗后治疗后365天腹部CT见术区干净,无积液。治疗后30天腹部CT见术区少量积液
 吴田田 副主任医师 医生集团-北京 线上诊疗科303人已读
吴田田 副主任医师 医生集团-北京 线上诊疗科303人已读 - 案例 胰体尾肿瘤根治性切除
治疗前 1、患者男性,因间断上腹部隐痛不适来我门诊就诊,既往存在乙状结肠癌手术史,左下腹见结肠造口,造口颜色及功能正常。 2、门诊行上腹部增强核磁共振检查,提示胰腺体部占位性病变(绿色空心箭头指示),T2像稍高信号,动脉期及门静脉期呈现乏血供表现,延迟期不均有强化。建议进一步性PET-CT检查。 3、PET-CT检查见胰腺体部一FDG摄取增高结节灶,大小约14mm×12mm,SUVmax 7.2,延迟显像SUVmax 6.9,怀疑恶性。其余部位未见肿瘤征象。另外,存在胆囊结石伴胆囊炎。 4、建议入院行手术治疗 5、考虑患者存在结肠造口,故选择开腹胰体尾肿瘤根治性切除术(联合脾切除)、胆囊切除术。 治疗中 术中情况(主刀医师:吴田田) 1、麻醉:静吸复合麻醉 2、手术时间:4小时35分 3、出血:300ml,未输血 4、腹腔粘连严重,分离粘连,显露术区,顺逆结合切除胆囊,显露胰腺。 5、解剖显露脾动脉,悬吊(白色空心箭头),清扫脾动脉周围淋巴结(11组),向腹腔干清扫(9组) 6、超声定位胰腺肿瘤,打通胰后隧道,切割闭合器于肿瘤右侧离断胰腺体尾部 7、缝合胰腺断端(白色空心箭头),继续向左侧游离胰腺体尾部至脾门,离断脾周韧带,将胰腺体尾部及脾脏整块(en bloc)切除,包含18组及10组淋巴结,显露左肾包膜(白色实心箭头)。 8、切开胰腺,可见占位 9、术后病理提示胰腺中-低分化导管腺癌,肿物大小约1.8*1.4*1cm,可见神经侵犯,未见明确脉管内癌栓,肿瘤侵及胰腺周边纤维脂肪组织,胰腺切缘未见肿瘤;脾脏红、白髓及脾小体结构存在,脾血窦扩张、淤血,未见肿瘤累及;淋巴结未见癌转移(0/1)。@2、(9、11组淋巴结)淋巴结未见肿瘤转移(0/2)。@3、(胆囊)慢性胆囊炎,部分胆囊壁内可见含铁血黄素沉着伴多核巨细胞反应,胆囊结石,未见肿瘤累及。@免疫组化结果:CK7(+),CK20(少数+),CK19(+),Smad4(-),CA199(+),CDX2(少数+),Villin(+),MUC5AC(+),CD34(血管+),S-100(神经+),P53(-),Ki-67(热点区约30%+),SATB2(-)。 治疗后 治疗后480天 1、术后常规抑制胰腺外分泌、制酸、抗感染及营养支持等治疗; 2、患者恢复顺利,术后10完全天拔除腹腔引流管,12天出院; 3、术后1个月口服替吉奥治疗,耐受可 4、术后每3个月门诊复查、随访 5、现术后16个月,复查腹部增强CT未见肿瘤复发
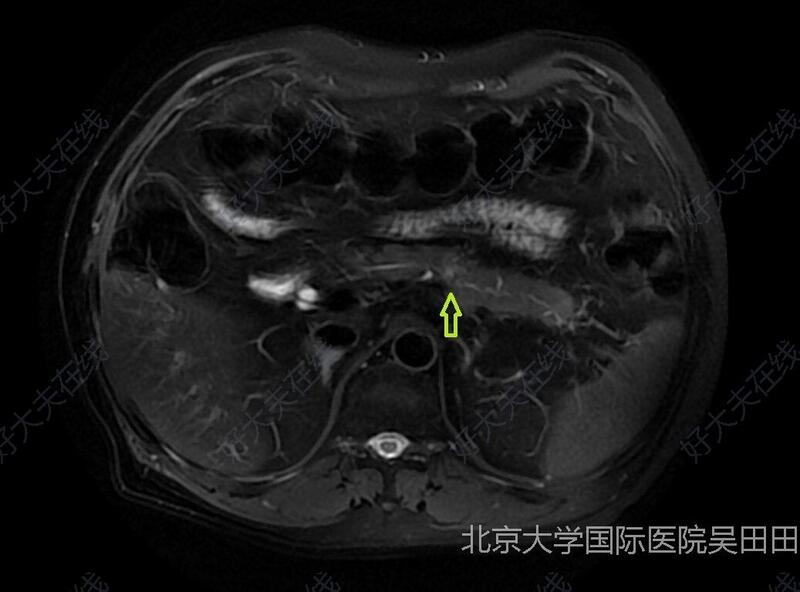 吴田田 副主任医师 医生集团-北京 线上诊疗科491人已读
吴田田 副主任医师 医生集团-北京 线上诊疗科491人已读 - 学术前沿 腹腔镜下胆总管探查取石(北京大学医学部本科生实习带教)
胆囊结石的一个常见并发症就是胆总管结石,往往由结石脱落至胆总管导致。对此,需要在切除胆囊的基础上,治疗胆总管结石。目前治疗方法主要有两种选择,一种是“一步法”,就是在切除胆囊的同时剖开胆总管取石,目前多提倡腹腔镜手术;另外一种是“两步法”,即先行内镜下取石(ERCP),两三天或一周后行胆囊切除。两种方法各有利弊,一步法治疗过程短、不损伤胆管下端括约肌(Oddi‘s括约肌),这对于胆道系统长期维持正常功能至关重要,但需要切开胆总管前壁,增加胆总管狭窄的风险。两步法完整保留胆管壁,但可能损伤Oddi‘s括约肌,而且存在胰腺炎等风险。具体的情况,需要结合患者的年龄、一般情况、结石的大小、位置、胆总管的直径等因素。 课件是我为北京大学医学部本科生临床实习带教作的,希望能够就这个问题进行阐释,可惜是英文版本的,实在抱歉啦。
吴田田 副主任医师 医生集团-北京 线上诊疗科916人已读 - 案例 腹腔镜胆总管探查取石
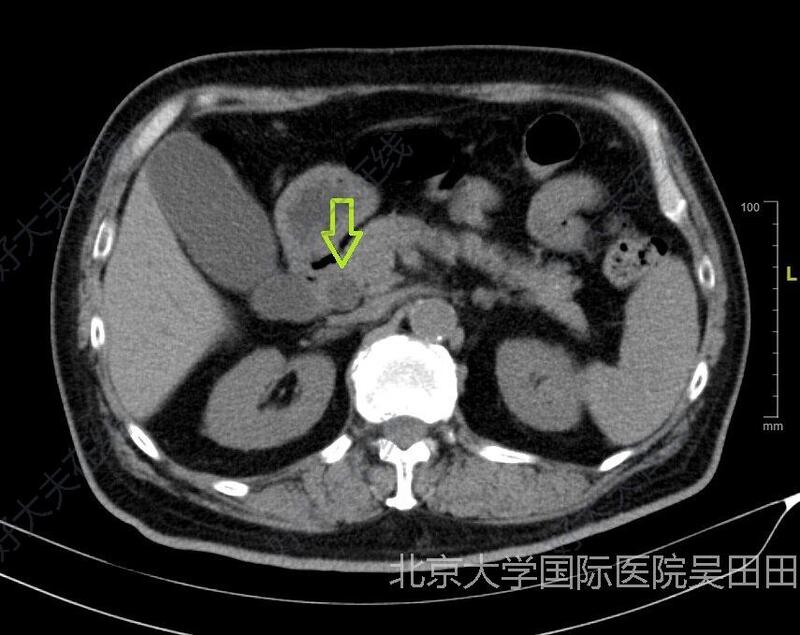
治疗前患者男性,65岁,既往糖尿病史,血糖控制不佳。因上腹部疼痛伴皮肤巩膜黄染入院。腹部超声提示胆囊结石伴胆囊炎,肝外胆管扩张。患者不耐受MR检查,无MRCP检查资料,腹盆部增强CT检查提示胆总管下端多发结石(红色空心箭头),最大直径1.1cm,肝外胆管扩张明显,直至胰腺段胆管(绿色空心箭头)。总体来说该病例是胆囊切除、胆总管取石的明确适应症。因胆总管下端结石巨大,行内镜下十二指肠乳头切开取石不易成功,对乳头功能影响很大。所以决定行腹腔镜下胆囊切除、胆总管探查取石术。因胆管结石靠近十二指肠乳头开口,位于Oddi’s括约肌处,所以术中胆道镜取石难度也大。治疗中术中情况(主刀医生:吴田田)1、方式:腹腔镜下胆囊切除、胆总管探查取石2、麻醉:静吸复合全麻3、术中出血:30ml4、手术时间4h5、术中腹腔粘连严重(前三张照片)6、胆管下端结石用术中胆道镜反复多次取出(彩色照片),大块结石至少4块(绿色空心箭头指示),最大结石需要延长胆总管切口方能取出,过程中更换胆道镜一次7、取石后胆道镜检查确定无结石残留(胆道镜检查照片为彩色,未经黑白处理)8、放置胆总管引流管及腹腔引流管9、术后病理:胆囊结石、胆囊炎。治疗后治疗后90天术后处理1、抗感染2、腹腔、胆道引流3、术后7天拔除腹腔引流管,复查CT,见胆管扩张明显缓解,胆总管下端无结石残留。逐步夹闭胆道引流管。4、术后3个月拔除胆道引流管,经窦道行胆道镜检查,肝内胆管正常,胆总管下端无结石残留(彩色照片)
 吴田田 副主任医师 医生集团-北京 线上诊疗科296人已读
吴田田 副主任医师 医生集团-北京 线上诊疗科296人已读 - 学术前沿 中国临床肿瘤学会发布最新诊疗指南
中国临床肿瘤学会(CSCO)是中国肿瘤研究和诊治的权威学术机构。近期,CSCO发布常见恶性肿瘤2020版。作为胆道恶性肿瘤委员会成员,前日收到了最新指南。 就原发性肝癌诊疗指南而言,主要依据我国肝癌诊疗规范(2019版)。相对于国外的诊疗规范(如巴塞罗纳分期诊疗等),我国规范更符合国情,充分体现多学科会诊(MDT)理念,又适当拓展手术切除指征。目前,该指南逐步为国内各大肝胆胰中心及肿瘤中心采纳应用。有理由相信,中国的肿瘤诊治必将获得更快的发展。
 吴田田 副主任医师 医生集团-北京 线上诊疗科1503人已读
吴田田 副主任医师 医生集团-北京 线上诊疗科1503人已读 - 典型病例 胆囊癌的外科切除治疗
胆囊癌是恶性程度高的胆道恶性肿瘤,发病率0.3-0.5%左右,近年,随着诊断技术的发展,胆囊癌确诊率有升高趋势,发病年龄有年轻化趋势。本手术组2019年行根治性切除的胆囊癌患者中,最年轻的年龄小于50岁。目前胆囊癌的治疗仍以根治性切除为核心,因胆囊癌早期就易发生淋巴转移及神经鞘膜转移,所以胆囊和周围肝组织的整块切除,以及足够的淋巴清扫范围是根治性切除的关键。 胆囊癌术后复发、转移和术中发现的淋巴结转移、脉管转移及神经转移息息相关。对于高风险病例,需要术后的多学科联合治疗。根据国际NCCN指南推荐,胆囊癌的联合治疗方案包括局部放疗、吉西他滨为基础的全身化疗,最近还有靶向药物治疗和免疫治疗的尝试。通过这个病例,希望大家初步了解胆囊癌诊断治疗的大致框架,并高度警惕危险因素,如胆囊息肉(超过1cm),胆囊腺肌症,长期的胆囊结石(特别是出现胆囊萎缩)等疾病。
吴田田 副主任医师 医生集团-北京 线上诊疗科1039人已读 - 案例 胆囊癌根治术
治疗前 患者2年前体检时行超声检查发现胆囊息肉,当时直径小于1cm,未予特殊处理。今年复查超声提示:胆囊占位,直径约3cm,现患者为行进一步诊治来我院门诊,腹部增强CT检查提示:胆囊壁增厚,考虑恶性肿瘤性病变可能。PET-CT结论:胆囊壁不均匀增厚,葡萄糖代谢增高,FDG摄取增高,SUVmax 6.6,考虑恶性病变不除外。术前绘制手术草图。 治疗中 手术情况: 1、2019年12月,气管插管,静吸复合 2、手术时间:4h,术中失血300ml,未输血 3、主刀医生:吴田田 4、术中未阻断肝十二指肠韧带,入肝血流未受影响,保证术后肝功能快速恢复 5、胆囊癌切除要求:胆囊及肝脏IVb段V段整块联合切除,切除后剖开胆囊腹侧壁见肿瘤 6、淋巴清扫要求:肝十二指肠韧带骨骼化,十二指肠后方淋巴结清除,显露下腔静脉前壁至左肾静脉水平 7、术后病理证实胆囊癌:胆囊中分化腺癌,未见明确脉管内癌栓及神经侵犯,肿瘤侵及肌层周围纤维脂肪组织,肿物范围约4×2.5cm,胆囊断端未见癌侵及,胆囊周边淋巴结一枚,未见癌转移,周围肝组织轻度脂肪变,未见癌侵犯。 治疗后 治疗后330天 术后处理 1、抗感染、制酸剂、保肝药 2、补液、营养支持 3、术后1天下床活动 4、术后2天恢复经口进食 5、术后7天拔除腹腔引流管 6、术后超声见少量术区积液,无明显并发症 7、术后2周出院 8、目前针对胆囊癌,没有明确的靶向药物治疗方案以及免疫治疗方案 9、小样本个案提示术后PD-1单抗及伦伐替尼等靶向药带来一定临床获益 10、术后每2个月随访 11、患者术后注射胸腺肽作为免疫治疗方案 12、现术后11个月,门诊复查未见肿瘤复发征象
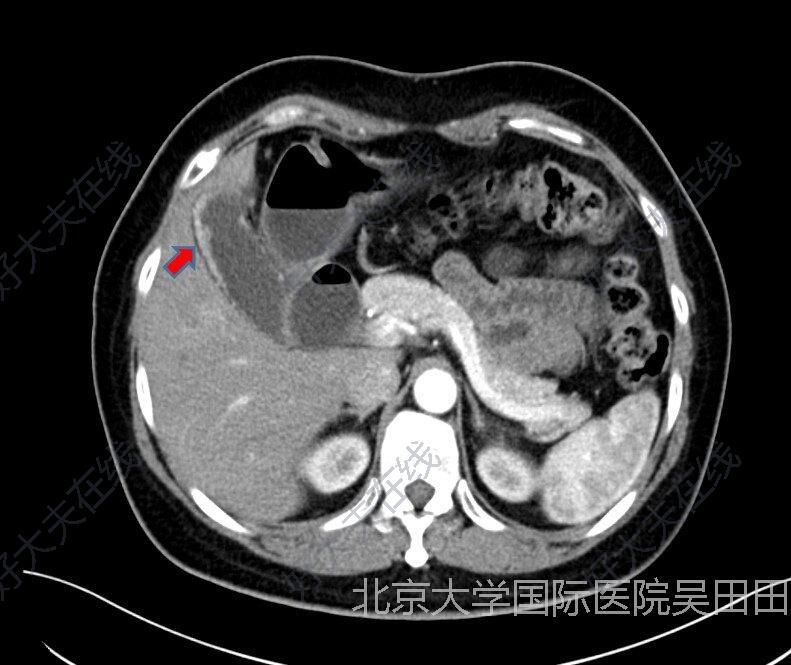 吴田田 副主任医师 医生集团-北京 线上诊疗科1022人已读
吴田田 副主任医师 医生集团-北京 线上诊疗科1022人已读





